Таблица 1. Принятые сокращения
|
Сокращение |
Полное наименование |
|
АКС |
Ассоциированные клинические состояния |
|
АПФ |
Ангиотензин-превращающий фермент |
|
АРА |
Антагонисты рецепторов ангиотензина II |
|
ИМ |
Инфаркт миокарда |
|
КТ |
Компьютерная томография |
|
ЛЖ |
Левый желудочек |
|
ЛП |
Лечебный препарат |
|
МП |
Медицинская помощь |
|
СЗ |
Сопутствующие заболевания |
|
ССЗ |
Сердечно-сосудистые заболевания |
|
ФВ |
Фракция выброса |
|
ФВЛЖ |
Фракция выброса левого желудочка |
|
ХСН |
Хроническая сердечная недостаточность |
|
ЧСС |
Частота сердечных сокращений |
|
ЭКГ |
Электрокардиография |
|
ЭХО-КГ |
Эхокардиография |
|
BNP |
Мозговой натрий-уретический пептид |
|
NT-proBNP |
N-концевой пропептид мозгового натрий-уретического пептида |
Общие положения
Модель описывает все компоненты медицинской помощи, которые должен выполнить врач, для оказания медицинской помощи больным ХСН, используя клинические рекомендации [1-3]. В модели выделяются основные действия врача, для проведения диагностики, формирования диагноза и последующего лечения. Модель предназначена для формализации представлений о МП, в том числе при анализе данных российского регистра больных АГ, ИБС и ХСН [4, 5].
Кроме выделения наиболее полного количества необходимых мероприятий, интерес представляет полнота данных, которые должен выяснить врач, для правильной диагностики и лечения пациента.
Во всех мероприятиях принимает участие лечащий врач (терапевт), кроме специальных процедур: лабораторных исследований, инструментальных исследований (ЭКГ, КТ, и др.) и консультаций специалистов, в которых участвуют другие медицинские работники.
Расшифровка терминов, используемых в модели, представлена в таблице 2.
Далее приводится описание компонентов модели МП больным ХСН.
Таблица 2. Глоссарий терминов, используемых в организационно-технологичекой модели оказания МП больным ИБС
|
№ п/п |
Термин |
Определение термина |
|---|---|---|
|
1 |
Лица с ССЗ |
Пациенты с сердечно-сосудистыми заболеваниями |
|
2 |
Жалобы на одышку |
Для определения подозрения на ХСН в результате опроса врач должен выяснить, есть ли жалобы на одышку. При наличии вид одышки, уточнить ее тип: пароксизмальная ночная одышка (ночное удушье), одышка при обычной физической нагрузке, одышка при ходьбе по ровной местности, одышка при подъеме (в гору, по лестнице), одышка в покое, ортопноэ, ночной кашель. |
|
3 |
Результаты пальпации |
Может содержать следующий поток данных: двусторонний отек лодыжек, пульсация яремных вен, симптом Плеша, гепатомегалия, тахикардия. Информация поступает в блок определения подозрения на ХСН. |
|
4 |
Результаты аускультации
|
Может содержать следующий поток данных: хрипы в нижних отделах легких, хрипы по всем легочным полям, третий тон сердца (ритм галопа). Информация поступает в блок определения подозрения на ХСН. |
|
5 |
Результаты рентгенографии
|
Может содержать следующий поток данных: увеличение размеров сердца (кардиомегалия), плеврит, застой в легких (отек). Информация поступает в блок определения подозрения на ХСН. |
|
6 |
Лица с подозрением на ХСН |
Пациенты, которые определены по Бостонским критериям, как пациенты с подозрением на ХСН |
|
7 |
Лица без ХСН |
Больные которые определены, как лица не имеющие подозрение на ХСН |
|
8 |
Результаты осмотра |
Содержит данные результатов осмотра, необходимые для подтверждения диагноза ХСН. Может содержать следующий поток данных: пароксизмальная ночная одышка (ночное удушье), пульсация яремных вен, хрипы в легких, застой в легких (рентген), кардиомегалия (рентген), отек легких, третий тон сердца (ритм галопа), положительный симптом Плеша, двусторонний отек лодыжек, ночной кашель, одышка при обычной нагрузке, гепатомегалия, плеврит (рентген), тахикардия более 120 уд/мин. |
|
9 |
Лица с ХСН |
Пациенты, у которых ранее был установлена ХСН, до подтверждения диагноза. |
|
10 |
Результаты диагностических мероприятий |
Содержит данные проведенных диагностических мероприятий, включающие лабораторные, инструментальные исследования и сбор анамнеза. |
|
11 |
Результаты инструментальных исследований
|
Может содержать следующий поток данных: ЧСС, признаки перенесенного инфаркта миокарда, фракция выброса левого желудочка, повышение давления в легочной артерии, диастолическая дисфункция левого желудочка, увеличение размеров сердца, кардиомегалия, плеврит, застой в легких. |
|
12 |
Результаты ЭКГ |
Может содержать следующий поток данных: ЧСС, признаки перенесенного инфаркта миокарда. |
|
13 |
Результаты ЭХО-КГ в покое |
Может содержать следующий поток данных: фракция выброса левого желудочка, повышение давления в легочной артерии, диастолическая дисфункция левого желудочка, увеличение размеров сердца. |
|
14 |
Результаты рентгенографии |
Может содержать следующий поток данных: кардиомегалия, плеврит, застой в легких. |
|
15 |
Результаты лабораторных исследований |
Может содержать следующий поток данных: гемоглобин крови, уровень калия сыворотки крови, уровень натрия сыворотки крови, уровень BNP, уровень NT-proBNP, уровень креатинина сыворотки крови, скорость клубочковой фильтрации (автоматический расчет по формуле по формуле MDRD), уровень хлоридов сыворотки крови. |
|
16 |
Результаты сбора анамнеза |
Может содержать следующий поток данных: употребление алкоголя, курение, уровень физической активности, рациональное питание, сердечная недостаточность, перенесенный инфаркт миокарда, хронические обструктивные заболевания легких, цирроз печени, дата госпитализации, дата выписки. |
|
17 |
Образ жизни |
Может содержать следующий поток данных: употребление алкоголя, курение, уровень физической активности, рациональное питание. |
|
18 |
АКС |
Может содержать следующий поток данных: сердечная недостаточность, перенесенный инфаркт миокарда. |
|
19 |
СЗ |
Может содержать следующий поток данных: хронические обструктивные заболевания легких, цирроз печени. |
|
20 |
Дата стационарного лечения |
Может содержать следующий поток данных: дата госпитализации, дата выписки. |
|
21 |
Пациенты без ХСН |
Больные у которых не подтвержден диагноз ХСН. |
|
22 |
Пациенты с подтвержденной ХСН |
Поток больных, у которых подтвержден диагноз ХСН. |
|
23 |
Тактика лечения пациента |
Содержит информацию о тактике лечения больного с подтвержденным диагнозом ХСН. |
|
24 |
Противопоказания к ЛП |
Содержит информацию о противопоказаниях к лекарственным препаратам. |
|
25 |
ЛП выбора |
Содержит информацию о лекарственных препаратах выбора |
|
26 |
ЛП |
Содержит название лекарственных препаратов. Может содержать следующие препараты: инг АПФ, АРА, антагонисты альдостерона. |
|
27 |
Комбинация ЛП |
Содержит комбинацию лекарственных препаратов. |
|
28 |
Осложнения |
Содержит информация об осложнениях. |
|
29 |
Рекомендации по дальнейшему наблюдению |
Содержит необходимые диагностические мероприятия, для оценки терапии больным ХСН. Может содержать инструментальные и лабораторные исследования. |
|
30 |
Рекомендации по коррекции лечения |
Содержит необходимые изменения в лекарственной терапии |
А 0. Провести лечение больных ХСН, используя национальные рекомендации (рис. 1 и 2)
Медицинская помощь оказывается лицам с ССЗ, если у них имеется ХСН (лица с ХСН в анамнезе), то им проводят диагностические мероприятия. Для других пациентов проводится мероприятия по определению подозрения ХСН, если подозрения не подтверждаются, то таким пациентам не оказывают дальнейшую медицинскую помощь по лечению ХСН. Если у пациентов имеется подозрение на ХСН, то им и пациентам у которых имеется ХСН, проводятся диагностические мероприятия. По результатам осмотра и диагностических мероприятий проводится подтверждение диагноза ХСН. Если диагноз ХСН подтвержден, то определятся тактика лечения. Учитывая возможные противопоказания, определяются лечебные препараты, их дозировка, способы применения и возможные совместные комбинации наилучшие для пациентов. Далее для пациентов с подтвержденным диагнозом ХСН, проводится медикаментозное лечение, согласно выбранной тактике, кроме этого, используя информацию о пациенте, проводят немендикаментозное лечение (рекомендации по правильному образу жизни и т.д.). На последнем этапе проводится контроль эффективности медицинской помощи. Определяется на сколько достигнуты цели медицинской помощи, при необходимости проводится корректировка лечения и даются рекомендации по дальнейшему наблюдению.
А 1. Определить пациентов с подозрением на ХСН (рис. 2 и 3)
Cреди всех лиц с ССЗ, врач проводит определение лиц с подозрением на ХСН. Для этого выясняется наличия у больных характерных симптомов ХСН. Врач должен выяснить жалобы на одышку, провести пальпацию и аускультацию, и выяснить наличие рентгенографии, и ее результатов. Используя результаты этих мероприятий, проводится определение больных с подозрением на ХСН путем выявления клинических критериев Бостонского протокола для диагностики больных ХСН. Для лиц без ХСН дальнейшие мероприятия не проводятся. Лицам с подозрением на ХСН проводятся дальнейшие диагностические мероприятия для подтверждение диагноза ХСН, при этом используются результаты осмотра.
А 1.1. Провести сбор жалоб (рис. 3)
Выясняются жалобы на одышку. Если жалобы имеются, то выясняются вид жалоб (вид одышки):
- пароксизмальная ночная одышка (ночное удушье),
- одышка при обычной физической нагрузке,
- одышка при ходьбе по ровной местности,
- одышка при подъеме (в гору, по лестнице),
- одышка в покое,
- ортопноэ,
- ночной кашель.
А 1.2. Провести пальпацию (рис. 3)
Определить пальпаторно наличие у больного симптомов, характерных для ХСН. Выясняется наличие следующих симптомов:
- двусторонний отек лодыжек,
- пульсация яремных вен,
- симптом Плеша,
- гепатомегалия,
- увеличение ЧСС.
А 1.3. Провести аускультацию (рис. 3)
Определить аускультативно наличие у больного симптомов, характерных для ХСН. Определяется наличие следующих симптомов:
- хрипы в нижних отделах легких,
- хрипы по всем легочным полям,
- третий тон сердца (ритм галопа).
А 1.4. Выяснить результаты рентгенографии (рис. 3)
Если имеются результаты рентгенографии, необходимо выяснить наличие у больного рентгенологических симптомов, характерных для ХСН. Определяется наличие следующих симптомов:
- увеличение размеров сердца (кардиомегалия),
- плеврит,
- застой в легких (отек).
А 1.5. Определить подозрение на ХСН (рис. 3)
Используя Бостонские критерии для определения ХСН, определить вероятность наличия у больного данного заболевания. Каждый симптом имеет балльное определение. В каждой категории сумма баллов не должна превышать 4. Общая сумма баллов максимально возможная 12. Подозрение на ХСН определяется при общей сумме баллов от 5 до 12.
Бостонские критерии:
Категория 1
- Одышка в покое – 4 балла,
- Ортопноэ – 4 балла,
- Пароксизмальная ночная одышка – 3 балла,
- Одышка при ходьбе по ровной местности – 2 балла,
- Одышка при подъеме (в гору, по лестнице) – 1 балл;
Категория 2
- Увеличение ЧСС до 91-110 уд/мин – 1 балл,
- Увеличение ЧСС более 110 уд/мин – 2 балла,
- Пульсация яремных вен – 2 балла,
- Пульсация яремных вен + гепатомегалия или отеки лодыжек – 3 балла,
- Хрипы только в нижних отделах легких – 1 балл,
- Хрипы по всем легочным полям – 2 балла,
- Третий тон сердца (ритм галопа) – 3 балла;
Категория 3
- Застой в легких (отек) (рентген) – 4 балла,
- Плеврит (рентген) - 3 балла.
Постановка диагноза возможна при отсутствии объективных доказательств того, что эти симптомы связаны с патологией других органов (например, заболеванием легких, легочной гипертензией, анемией, циррозом печени).
А 2. Провести диагностические мероприятия (рис. 2 и 4)
Для пациентов с подозрением на ХСН, пациентов с установленной ранее ХСН, которые в дальнейшем называются лица с ХСН, проводятся необходимые диагностические мероприятия, которые включают в себя проведение инструментальных и лабораторных исследований, сбор анамнеза, а также консультации специалистов.
А 2.1. Выполнить инструментальные исследования (рис. 4 и 5)
Лицам с ХСН проводится следующие инструментальные исследования: ЭКГ, ЭХО-КГ в покое, рентгенография грудной клетки и легких. Также выполняется консультация кардиолога.
А 2.1.1. ЭКГ (рис. 5)
В результате ЭКГ определяется наличие: признаков перенесенного инфаркта миокарда, ЧСС.
А 2.1.2. ЭХО-КГ в покое (рис. 5)
Проводиться для больных с подозрением на ХСН, больных с установленной ранее ХСН. По результатам определяется:
- фракция выброса левого желудочка (ФВЛЖ),
- повышение давления в легочной артерии,
- диастолическая дисфункция левого желудочка,
- увеличение размеров сердца.
ФВЛЖ учитывается при назначении медикаментозной терапии:
- если ФВЛЖ <50% – обязательным назначением должны быть ингибиторы АПФ (или АРА, если у них имеются побочные эффекты на ингибиторы АПФ) и β – блокаторы;
- если ФВЛЖ <35% – обязательным назначением должны быть антагонисты альдостерона.
А 2.1.3. Провести консультацию кардиолога (рис. 5)
Для лиц с ХСН, должна быть проведена консультация с кардиологом.
А 2.1.4. Сделать ренгенографию грудной клетки и легких (рис. 5)
У пациентов с признаками ХСН необходимо выполнить рентгенографию грудной клетки и легких. По результатам определяется наличие:
- кардиомегалии,
- плеврита,
- застоя в легких.
А 2.2. Провести лабораторные исследования (рис. 4)
Лабораторные исследования включают:
- общий анализ крови,
- биохимический анализ крови.
Все исследования проводят больным с подозрением на ХСН и больным с установленным диагнозом ХСН (кроме: уровень BNP, уровень NT-proBNP – не делают лицам с установленным диагнозом ХСН).
Определяется уровень следующих показателей:
- гемоглобин крови,
- уровень калия сыворотки крови,
- уровень натрия сыворотки крови,
- уровень BNP (не делают лицам с установленным диагнозом ХСН),
- уровень NT-proBNP (не делают лицам с установленным диагнозом ХСН),
- уровень креатинина сыворотки крови,
- скорость клубочковой фильтрации (по формуле MDRD),
- уровень хлоридов сыворотки крови.
А 2.3. Провести сбор анамнеза (рис. 4 и 6)
Уточняем наличие важных анамнестических данных, в частности:
- употребление алкоголя,
- курение,
- уровень физической активности,
- рациональное питание.
- наличие АКС и сопутствующих заболеваний.
А 2.3.1. Выяснить образ жизни (рис. 6)
Выяснить факторы риска:
- употребление алкоголя,
- курение,
- уровень физической активности,
- рациональное питание.
А 2.3.2. Выяснить АКС (рис. 6)
Выяснить наличие АКС.
А 2.3.3. Выяснить СЗ (рис. 6)
Выяснить наличие сопутствующих заболеваний, в частности: хронические обструктивные заболевания легких, цирроз печени.
А 2.3.4. Выяснить дату стационарного лечения (рис. 6)
Выяснить дату последней госпитализации в кардиологическое или терапевтическое отделение по причине ССЗ.
А 3. Выполнить подтверждение диагноза ХСН (рис. 2)
Используя Фрамингемские критерии для определения диагноза ХСН, подтвердить правильность постановки диагноза ХСН. Выполняется у больных с подозрением на наличие ХСН и у больных с установленным ранее диагнозом ХСН.
Подтверждение правильности постановки диагноза ХСН определяется наличием 2 больших критериев или 1 большого и 2 малых критериев (таблица 3).
Постановка диагноза возможна при отсутствии объективных доказательств того, что эти симптомы связаны с патологией других органов (например, заболеванием легких, легочной гипертензией, анемией, циррозом печени)
Наличие систолической дисфункции (снижение ФВ), или диастолической дисфункции левого желудочка при ЭХО-КГ подтверждает диагноз ХСН вне зависимости от клинических критериев.
Таблица 3. Фрамингемские критерии для подтверждения диагноза ХСН
|
|
Симптомы |
|
Критерии (большие) |
Пароксизмальная ночная одышка (ночное удушье) |
|
|
Пульсация яремных вен |
|
|
Хрипы в легких, застой в легких (рентген) |
|
|
Кардиомегалия (рентген) |
|
|
Отек легких |
|
|
Третий тон сердца (ритм галопа) |
|
|
Положительный с. Плеша (Hepatojugular рефлюкс) |
|
Критерии (малые) |
Двусторонний отек лодыжек |
|
|
Ночной кашель |
|
|
Одышка при обычной нагрузке |
|
|
Гепатомегалия |
|
|
Плеврит (рентген) |
|
|
Тахикардия (ЧСС более 120 уд/мин) |
А 4. Выбрать тактику лечения (рис. 2 и 7)
Для больных с подтвержденным диагнозом ХСН проводится выбор тактики лечения в соответствии с национальными рекомендациями. Используя ранее полученную информацию, определяется лечебный препарат, его дозировка и возможные комбинации различных препаратов.
А 4.1. Определить ЛП выбора (рис. 7)
Определение препаратов выбора происходит в зависимости от наличия или отсутствия систолической дисфункции:
- если ФВЛЖ <50% – обязательным назначение должны быть ингибиторы АПФ (или АРА, если у них имеются побочные эффекты на ингибиторы АПФ) и β-блокаторы;
- если ФВЛЖ <35% – обязательным назначением должны быть антагонисты альдостерона;
- если ФВЛЖ >50% – необходимо лечение основного заболевания согласно национальным рекомендациям, без обязательных назначений по поводу ХСН
А 4.2. Определить противопоказания к ЛП (рис. 7)
Определить абсолютные и относительные противопоказания к приему ингибиторов АПФ, АРА, β-блокаторов, антагонистов альдостерона, согласно национальным рекомендациям.
А 4.3. Выбрать ЛП (рис. 7)
Руководствуясь результатами этапов А 4.1 и А 4.2 выбрать ЛП для дальнейшего лечения.
А 4.4. Выбор комбинации ЛП (рис. 7)
При необходимости, выбрать комбинацию ЛП, руководствуясь национальными рекомендациями.
А 4.5. Определить тактику применения ЛП (рис. 7)
После того как нужная комбинация ЛП подобрана, необходимо определить тактику их применения (частоту и кратность приема препаратов) в соответствии с национальными рекомендациями.
А 5. Провести лечение (рис. 2 и 8)
Для пациентов с подтвержденной ХСН, проводится немедикаментозное и медикаментозное лечение используя выбранную тактику лечения.
А 5.1. Немедикаментозное лечение, рекомендации по образу жизни (рис. 8)
Врач должен дать советы касающиеся борьбы с факторами риска и необходимости коррекции образа жизни:
- совет по рациональному употреблению алкоголя,
- совет по прекращению курения,
- совет по рациональной физической активности,
- совет по рациональному питанию,
- совет по нормализации веса.
Пациент должен пройти обучение в "Школе больных ХСН".
А 5.2. Медикаментозное лечение (рис. 8)
Провести медикаментозное лечение в соответствии с выбранной тактикой лечения больного.
А 6. Контроль эффективности терапии (рис. 2)
Необходимо контролировать результаты лабораторных и инструментальных методов исследования на фоне медикаментозной терапии. Больным, которым назначены ингибиторы АПФ/АРА или антагонисты альдостерона, должны быть измерены следующие показатели: мочевина, креатинин, электролиты, скорость клубочковой фильтрации. Не реже одного раза в 6 месяцев показано выполнение ЭХО-КГ и консультация кардиолога.
Рис. 1 
Рис. 2 
Рис. 3 
Рис. 4 
Рис. 5 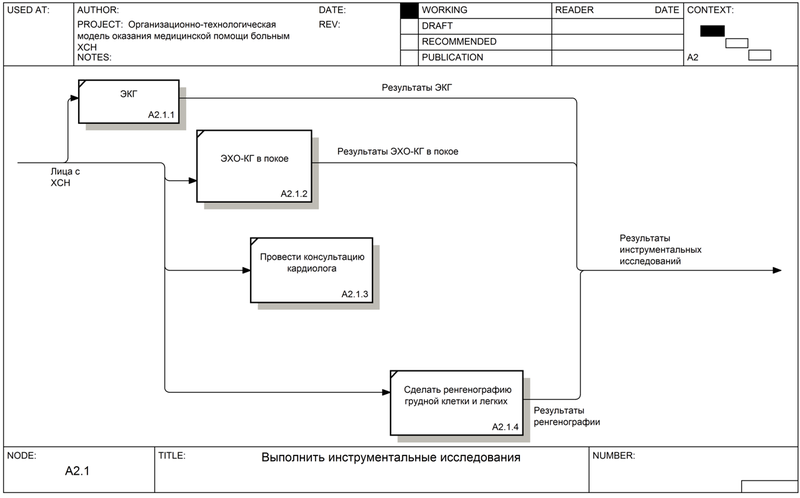
Рис. 6 
Рис. 7 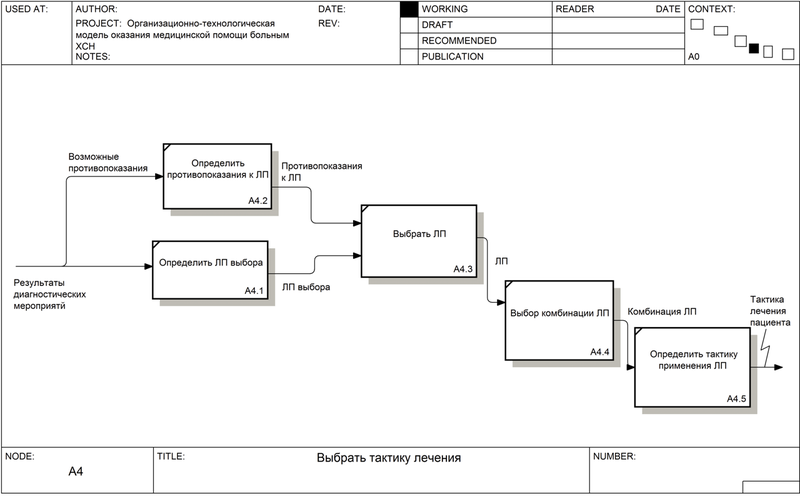
Рис. 8 
- Мареев В.Ю., Агеев Ф.Т., Арутюнов Г.П. и др. Национальные рекомендации ОССН, РКО и РНМОТ по диагностике и лечению ХСН (четвертый пересмотр). Журнал сердечная недостаточность 2013; 14(7): 379-472.
- McMurray J.J., Adamopoulos S., Anker S.D., et al. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012: The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC. Eur Heart J 2012; 33(14): 1787-1847. (doi: 10.1093/eurheartj/ehs104) (PMID: 22611136)
- National Clinical Guidelines Centre (UK). Chronic Heart Failure: National Clinical Guideline for Diagnosis and Management in Primary and Secondary Care (NICE Clinical Guidelines, No. 108). London: Royal College of Physicians (UK), 2010; 646 p.
- Ощепкова Е.В., Довгалевский П.Я., Гриднев В.И. и др. Структура первичных элементов базы данных российского регистра больных артериальной гипертонией, ишемической болезнью сердца и хронической сердечной недостаточностью. Кардио-ИТ 2014; 1: 0202. (doi: 10.15275/cardioit.2014.0202)
- Ощепкова Е.В., Довгалевский П.Я., Гриднев В.И. и др. Структура первичных элементов базы данных российского регистра больных с острым коронарным синдромом. Кардио-ИТ 2014; 1: 0204. (doi: 10.15275/cardioit.2014.0204)
Поступила в редакцию: 20 марта 2014
Принята в печать: 26 мая 2014
© 2014, Киселев А.Р., Шварц В.А., Водолазов А.М., Посненкова О.М., Гриднев В.И.
Ответственный автор: Гриднев Владимир Иванович. Адрес для переписки: ФГБУ СарНИИК Минздрава России, 141, ул. Чернышевского, г. Саратов, 410028, Россия. Тел.: +7 (8452) 201 899. E-mail: gridnev@cardio-it.ru
